ਹਾਲ ਹੀ ਦੇ ਸਾਲਾਂ ਵਿੱਚ, ਜ਼ਿਆਦਾ ਤੋਂ ਜ਼ਿਆਦਾ ਲੋਕਾਂ ਨੇ ਸਿਹਤ ਸੰਭਾਲ ਵਿੱਚ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਦੀ ਭੂਮਿਕਾ ਵੱਲ ਵਧੇਰੇ ਧਿਆਨ ਦਿੱਤਾ ਹੈ। ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਨਾ ਸਿਰਫ਼ ਦਵਾਈ ਵਿੱਚ ਇੱਕ ਮਹੱਤਵਪੂਰਨ ਡਾਕਟਰੀ ਵਿਧੀ ਹੈ, ਸਗੋਂ ਇੱਕ ਫੈਸ਼ਨੇਬਲ ਘਰੇਲੂ ਸਿਹਤ ਪ੍ਰਣਾਲੀ ਵੀ ਹੈ।
ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਕੀ ਹੈ?
ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਇੱਕ ਡਾਕਟਰੀ ਉਪਾਅ ਹੈ ਜੋ ਸਾਹ ਰਾਹੀਂ ਲਈ ਗਈ ਹਵਾ ਵਿੱਚ ਆਕਸੀਜਨ ਦੀ ਗਾੜ੍ਹਾਪਣ ਨੂੰ ਵਧਾ ਕੇ ਸਰੀਰ ਦੀ ਹਾਈਪੌਕਸਿਕ ਸਥਿਤੀ ਨੂੰ ਦੂਰ ਕਰਦਾ ਹੈ ਜਾਂ ਠੀਕ ਕਰਦਾ ਹੈ।
ਤੁਹਾਨੂੰ ਆਕਸੀਜਨ ਦੀ ਲੋੜ ਕਿਉਂ ਹੈ?
ਇਹ ਮੁੱਖ ਤੌਰ 'ਤੇ ਹਾਈਪੌਕਸਿਆ ਦੌਰਾਨ ਹੋਣ ਵਾਲੀਆਂ ਸਥਿਤੀਆਂ, ਜਿਵੇਂ ਕਿ ਚੱਕਰ ਆਉਣਾ, ਧੜਕਣ, ਛਾਤੀ ਵਿੱਚ ਜਕੜਨ, ਦਮ ਘੁੱਟਣਾ, ਆਦਿ ਤੋਂ ਰਾਹਤ ਪਾਉਣ ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ। ਇਸਦੀ ਵਰਤੋਂ ਵੱਡੀਆਂ ਬਿਮਾਰੀਆਂ ਦੇ ਇਲਾਜ ਲਈ ਵੀ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਇਸ ਦੇ ਨਾਲ ਹੀ, ਆਕਸੀਜਨ ਸਰੀਰ ਦੇ ਵਿਰੋਧ ਨੂੰ ਵੀ ਸੁਧਾਰ ਸਕਦੀ ਹੈ ਅਤੇ ਮੈਟਾਬੋਲਿਜ਼ਮ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰ ਸਕਦੀ ਹੈ।
ਆਕਸੀਜਨ ਦਾ ਪ੍ਰਭਾਵ
ਆਕਸੀਜਨ ਨੂੰ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਖਿੱਚਣ ਨਾਲ ਖੂਨ ਦੀ ਆਕਸੀਜਨ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਵਿੱਚ ਮਦਦ ਮਿਲ ਸਕਦੀ ਹੈ ਅਤੇ ਮਰੀਜ਼ ਦੇ ਸਾਹ ਪ੍ਰਣਾਲੀ ਨੂੰ ਜਲਦੀ ਤੋਂ ਜਲਦੀ ਆਮ ਵਾਂਗ ਵਾਪਸ ਲਿਆਉਣ ਵਿੱਚ ਮਦਦ ਮਿਲ ਸਕਦੀ ਹੈ। ਆਮ ਤੌਰ 'ਤੇ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਵਿੱਚ ਬਣੇ ਰਹਿਣ ਨਾਲ, ਸਥਿਤੀ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਘੱਟ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਆਕਸੀਜਨ ਮਰੀਜ਼ ਦੇ ਨਿਊਰੋਲੌਜੀਕਲ ਫੰਕਸ਼ਨ, ਸਰੀਰ ਦੇ ਇਮਿਊਨ ਫੰਕਸ਼ਨ ਅਤੇ ਸਰੀਰ ਦੇ ਮੈਟਾਬੋਲਿਜ਼ਮ ਨੂੰ ਬਿਹਤਰ ਬਣਾ ਸਕਦੀ ਹੈ।
ਆਕਸੀਜਨ ਲਈ ਨਿਰੋਧ ਅਤੇ ਸੰਕੇਤ
ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਲੈਣ ਦੇ ਕੋਈ ਪੂਰਨ ਉਲਟ-ਪੁਲਟ ਨਹੀਂ ਹਨ।
ਆਕਸੀਜਨ ਤੀਬਰ ਜਾਂ ਪੁਰਾਣੀ ਹਾਈਪੋਕਸੀਮੀਆ ਲਈ ਢੁਕਵੀਂ ਹੈ, ਜਿਵੇਂ ਕਿ: ਜਲਣ, ਫੇਫੜਿਆਂ ਦੀ ਲਾਗ, ਸੀਓਪੀਡੀ, ਕੰਜੈਸਟਿਵ ਦਿਲ ਦੀ ਅਸਫਲਤਾ, ਪਲਮਨਰੀ ਐਂਬੋਲਿਜ਼ਮ, ਫੇਫੜਿਆਂ ਦੀ ਤੀਬਰ ਸੱਟ ਦੇ ਨਾਲ ਝਟਕਾ, ਕਾਰਬਨ ਮੋਨੋਆਕਸਾਈਡ ਜਾਂ ਸਾਈਨਾਈਡ ਜ਼ਹਿਰ, ਗੈਸ ਐਂਬੋਲਿਜ਼ਮ ਅਤੇ ਹੋਰ ਸਥਿਤੀਆਂ।
ਆਕਸੀਜਨ ਦੇ ਸਿਧਾਂਤ
ਨੁਸਖ਼ੇ ਦੇ ਸਿਧਾਂਤ: ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਵਿੱਚ ਆਕਸੀਜਨ ਨੂੰ ਇੱਕ ਵਿਸ਼ੇਸ਼ ਦਵਾਈ ਵਜੋਂ ਵਰਤਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਲਈ ਇੱਕ ਨੁਸਖ਼ਾ ਜਾਂ ਡਾਕਟਰ ਦਾ ਆਦੇਸ਼ ਜਾਰੀ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਡੀ-ਐਸਕੇਲੇਸ਼ਨ ਸਿਧਾਂਤ: ਅਣਜਾਣ ਕਾਰਨ ਦੇ ਗੰਭੀਰ ਹਾਈਪੋਕਸੀਮੀਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ, ਡੀ-ਐਸਕੇਲੇਸ਼ਨ ਦੇ ਸਿਧਾਂਤ ਨੂੰ ਲਾਗੂ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਉੱਚ ਗਾੜ੍ਹਾਪਣ ਤੋਂ ਘੱਟ ਗਾੜ੍ਹਾਪਣ ਤੱਕ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਸਥਿਤੀ ਦੇ ਅਨੁਸਾਰ ਚੁਣੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ।
ਟੀਚਾ-ਅਧਾਰਿਤ ਸਿਧਾਂਤ: ਵੱਖ-ਵੱਖ ਬਿਮਾਰੀਆਂ ਦੇ ਅਨੁਸਾਰ ਵਾਜਬ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਟੀਚਿਆਂ ਦੀ ਚੋਣ ਕਰੋ। ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਦੇ ਜੋਖਮ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ, ਸਿਫ਼ਾਰਸ਼ ਕੀਤਾ ਆਕਸੀਜਨ ਸੰਤ੍ਰਿਪਤਾ ਟੀਚਾ 88%-93% ਹੈ, ਅਤੇ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਦੇ ਜੋਖਮ ਤੋਂ ਬਿਨਾਂ ਮਰੀਜ਼ਾਂ ਲਈ, ਸਿਫ਼ਾਰਸ਼ ਕੀਤਾ ਆਕਸੀਜਨ ਸੰਤ੍ਰਿਪਤਾ ਟੀਚਾ 94-98% ਹੈ।
ਆਮ ਤੌਰ 'ਤੇ ਵਰਤੇ ਜਾਂਦੇ ਆਕਸੀਜਨ ਸਾਹ ਲੈਣ ਵਾਲੇ ਸੰਦ
- ਆਕਸੀਜਨ ਟਿਊਬ
ਕਲੀਨਿਕਲ ਅਭਿਆਸ ਵਿੱਚ ਸਭ ਤੋਂ ਵੱਧ ਵਰਤੀ ਜਾਣ ਵਾਲੀ ਆਕਸੀਜਨ, ਆਕਸੀਜਨ ਟਿਊਬ ਦੁਆਰਾ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲਈ ਗਈ ਆਕਸੀਜਨ ਦੀ ਮਾਤਰਾ ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਦਰ ਨਾਲ ਸਬੰਧਤ ਹੈ, ਪਰ ਆਕਸੀਜਨ ਟਿਊਬ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਨਮੀ ਨਹੀਂ ਦਿੱਤੀ ਜਾ ਸਕਦੀ, ਅਤੇ ਮਰੀਜ਼ 5L/ਮਿੰਟ ਤੋਂ ਵੱਧ ਪ੍ਰਵਾਹ ਦਰ ਨੂੰ ਬਰਦਾਸ਼ਤ ਨਹੀਂ ਕਰ ਸਕਦਾ।
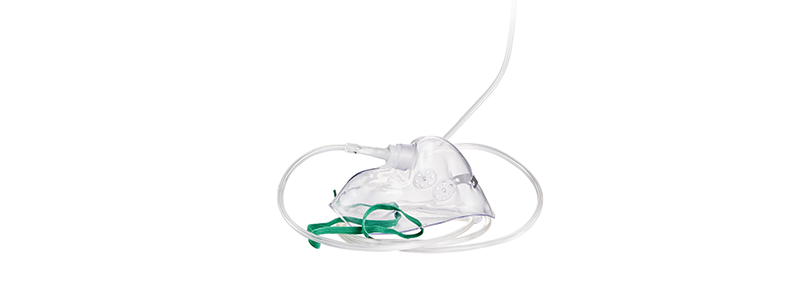
- ਮਾਸਕ
- ਆਮ ਮਾਸਕ: ਇਹ 40-60% ਦਾ ਪ੍ਰੇਰਿਤ ਆਕਸੀਜਨ ਵਾਲੀਅਮ ਫਰੈਕਸ਼ਨ ਪ੍ਰਦਾਨ ਕਰ ਸਕਦਾ ਹੈ, ਅਤੇ ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਦਰ 5L/ਮਿੰਟ ਤੋਂ ਘੱਟ ਨਹੀਂ ਹੋਣੀ ਚਾਹੀਦੀ। ਇਹ ਹਾਈਪੋਕਸੀਮੀਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ ਹੈ ਅਤੇ ਹਾਈਪਰਕੈਪਨੀਆ ਦਾ ਕੋਈ ਜੋਖਮ ਨਹੀਂ ਹੈ।
- ਅੰਸ਼ਕ ਤੌਰ 'ਤੇ ਸਾਹ ਲੈਣ ਵਾਲੇ ਅਤੇ ਨਾਨ-ਰੀਹੈਡਿੰਗ ਆਕਸੀਜਨ ਸਟੋਰੇਜ ਮਾਸਕ: ਚੰਗੀ ਸੀਲਿੰਗ ਵਾਲੇ ਅੰਸ਼ਕ ਤੌਰ 'ਤੇ ਸਾਹ ਲੈਣ ਵਾਲੇ ਮਾਸਕਾਂ ਲਈ, ਜਦੋਂ ਆਕਸੀਜਨ ਦਾ ਪ੍ਰਵਾਹ 6-10L/ਮਿੰਟ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਪ੍ਰੇਰਿਤ ਆਕਸੀਜਨ ਦਾ ਵਾਲੀਅਮ ਫਰੈਕਸ਼ਨ 35-60% ਤੱਕ ਪਹੁੰਚ ਸਕਦਾ ਹੈ। ਗੈਰ-ਰੀਹੈਡਿੰਗ ਮਾਸਕਾਂ ਦੀ ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਦਰ ਘੱਟੋ-ਘੱਟ 6L/ਮਿੰਟ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ। ਇਹ ਉਹਨਾਂ ਲੋਕਾਂ ਲਈ ਢੁਕਵੇਂ ਨਹੀਂ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ CO2 ਧਾਰਨ ਦਾ ਜੋਖਮ ਹੈ। ਪੁਰਾਣੀ ਰੁਕਾਵਟ ਪਲਮਨਰੀ ਬਿਮਾਰੀ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਦੇ।
- ਵੈਂਚੁਰੀ ਮਾਸਕ: ਇਹ ਇੱਕ ਐਡਜਸਟੇਬਲ ਹਾਈ-ਫਲੋ ਪ੍ਰਿਸੀਜ਼ਨ ਆਕਸੀਜਨ ਸਪਲਾਈ ਡਿਵਾਈਸ ਹੈ ਜੋ 24%, 28%, 31%, 35%, 40% ਅਤੇ 60% ਦੀ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ ਪ੍ਰਦਾਨ ਕਰ ਸਕਦਾ ਹੈ। ਇਹ ਹਾਈਪਰਕੈਪਨੀਆ ਵਾਲੇ ਹਾਈਪੋਕਸਿਕ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ ਹੈ।
- ਟ੍ਰਾਂਸਨੇਸਲ ਹਾਈ-ਫਲੋ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਡਿਵਾਈਸ: ਨੱਕ ਦੇ ਹਾਈ-ਫਲੋ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਡਿਵਾਈਸਾਂ ਵਿੱਚ ਨੱਕ ਦੇ ਕੈਨੂਲਾ ਆਕਸੀਜਨ ਸਿਸਟਮ ਅਤੇ ਏਅਰ ਆਕਸੀਜਨ ਮਿਕਸਰ ਸ਼ਾਮਲ ਹਨ। ਇਹ ਮੁੱਖ ਤੌਰ 'ਤੇ ਤੀਬਰ ਸਾਹ ਦੀ ਅਸਫਲਤਾ, ਐਕਸਟਿਊਬੇਸ਼ਨ ਤੋਂ ਬਾਅਦ ਕ੍ਰਮਵਾਰ ਆਕਸੀਜਨ ਥੈਰੇਪੀ, ਬ੍ਰੌਨਕੋਸਕੋਪੀ ਅਤੇ ਹੋਰ ਹਮਲਾਵਰ ਓਪਰੇਸ਼ਨਾਂ ਵਿੱਚ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ। ਕਲੀਨਿਕਲ ਐਪਲੀਕੇਸ਼ਨ ਵਿੱਚ, ਸਭ ਤੋਂ ਸਪੱਸ਼ਟ ਪ੍ਰਭਾਵ ਤੀਬਰ ਹਾਈਪੌਕਸਿਕ ਸਾਹ ਦੀ ਅਸਫਲਤਾ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਹੁੰਦਾ ਹੈ।
ਨੱਕ ਦੀ ਆਕਸੀਜਨ ਟਿਊਬ ਦੇ ਸੰਚਾਲਨ ਦਾ ਤਰੀਕਾ
ਵਰਤੋਂ ਲਈ ਹਦਾਇਤਾਂ: ਆਕਸੀਜਨ ਇਨਹੈਲੇਸ਼ਨ ਟਿਊਬ 'ਤੇ ਨੱਕ ਦਾ ਪਲੱਗ ਨੱਕ ਵਿੱਚ ਪਾਓ, ਮਰੀਜ਼ ਦੇ ਕੰਨ ਦੇ ਪਿੱਛੇ ਤੋਂ ਗਰਦਨ ਦੇ ਅਗਲੇ ਹਿੱਸੇ ਤੱਕ ਟਿਊਬ ਨੂੰ ਲੂਪ ਕਰੋ ਅਤੇ ਇਸਨੂੰ ਕੰਨ 'ਤੇ ਲਗਾਓ।
ਨੋਟ: ਆਕਸੀਜਨ ਇਨਹੈਲੇਸ਼ਨ ਟਿਊਬ ਰਾਹੀਂ ਆਕਸੀਜਨ ਦੀ ਸਪਲਾਈ ਵੱਧ ਤੋਂ ਵੱਧ 6L/ਮਿੰਟ ਦੀ ਗਤੀ ਨਾਲ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਆਕਸੀਜਨ ਦੇ ਪ੍ਰਵਾਹ ਦੀ ਦਰ ਨੂੰ ਘਟਾਉਣ ਨਾਲ ਨੱਕ ਦੀ ਖੁਸ਼ਕੀ ਅਤੇ ਬੇਅਰਾਮੀ ਦੀ ਘਟਨਾ ਨੂੰ ਘਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ। ਗਲਾ ਘੁੱਟਣ ਅਤੇ ਦਮ ਘੁੱਟਣ ਦੇ ਜੋਖਮ ਨੂੰ ਰੋਕਣ ਲਈ ਆਕਸੀਜਨ ਇਨਹੈਲੇਸ਼ਨ ਟਿਊਬ ਦੀ ਲੰਬਾਈ ਬਹੁਤ ਲੰਬੀ ਨਹੀਂ ਹੋਣੀ ਚਾਹੀਦੀ।
ਨੱਕ ਰਾਹੀਂ ਆਕਸੀਜਨ ਕੈਨੂਲਾ ਦੇ ਫਾਇਦੇ ਅਤੇ ਨੁਕਸਾਨ
ਨੱਕ ਰਾਹੀਂ ਆਕਸੀਜਨ ਟਿਊਬ ਰਾਹੀਂ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲਿਜਾਣ ਦੇ ਮੁੱਖ ਫਾਇਦੇ ਇਹ ਹਨ ਕਿ ਇਹ ਸਰਲ ਅਤੇ ਸੁਵਿਧਾਜਨਕ ਹੈ, ਅਤੇ ਕਫਨ ਅਤੇ ਖਾਣ-ਪੀਣ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਨਹੀਂ ਕਰਦਾ। ਨੁਕਸਾਨ ਇਹ ਹੈ ਕਿ ਆਕਸੀਜਨ ਦੀ ਗਾੜ੍ਹਾਪਣ ਸਥਿਰ ਨਹੀਂ ਹੁੰਦੀ ਅਤੇ ਮਰੀਜ਼ ਦੇ ਸਾਹ ਲੈਣ ਨਾਲ ਆਸਾਨੀ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੀ ਹੈ।
ਆਮ ਮਾਸਕ ਨਾਲ ਆਕਸੀਜਨ ਕਿਵੇਂ ਪ੍ਰਾਪਤ ਕਰੀਏ
ਆਮ ਮਾਸਕਾਂ ਵਿੱਚ ਹਵਾ ਸਟੋਰ ਕਰਨ ਵਾਲੇ ਬੈਗ ਨਹੀਂ ਹੁੰਦੇ। ਮਾਸਕ ਦੇ ਦੋਵੇਂ ਪਾਸੇ ਐਗਜ਼ਾਸਟ ਛੇਕ ਹੁੰਦੇ ਹਨ। ਸਾਹ ਲੈਂਦੇ ਸਮੇਂ ਆਲੇ ਦੁਆਲੇ ਦੀ ਹਵਾ ਘੁੰਮ ਸਕਦੀ ਹੈ ਅਤੇ ਸਾਹ ਛੱਡਦੇ ਸਮੇਂ ਗੈਸ ਨੂੰ ਬਾਹਰ ਕੱਢਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਨੋਟ: ਕੱਟੀਆਂ ਹੋਈਆਂ ਪਾਈਪਲਾਈਨਾਂ ਜਾਂ ਘੱਟ ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਦਰਾਂ ਕਾਰਨ ਮਰੀਜ਼ ਨੂੰ ਲੋੜੀਂਦੀ ਆਕਸੀਜਨ ਨਹੀਂ ਮਿਲੇਗੀ ਅਤੇ ਉਹ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਨੂੰ ਦੁਬਾਰਾ ਸਾਹ ਲੈ ਸਕੇਗਾ। ਇਸ ਲਈ, ਅਸਲ-ਸਮੇਂ ਦੀ ਨਿਗਰਾਨੀ ਅਤੇ ਪੈਦਾ ਹੋਣ ਵਾਲੀਆਂ ਕਿਸੇ ਵੀ ਸਮੱਸਿਆ ਦੇ ਸਮੇਂ ਸਿਰ ਹੱਲ ਵੱਲ ਧਿਆਨ ਦੇਣਾ ਚਾਹੀਦਾ ਹੈ।
ਆਮ ਮਾਸਕ ਨਾਲ ਆਕਸੀਜਨ ਦੇ ਫਾਇਦੇ
ਮੂੰਹ-ਸਾਹ ਲੈਣ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ, ਜਲਣ-ਮੁਕਤ
ਇੱਕ ਹੋਰ ਨਿਰੰਤਰ ਪ੍ਰੇਰਿਤ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ ਪ੍ਰਦਾਨ ਕਰ ਸਕਦਾ ਹੈ
ਸਾਹ ਲੈਣ ਦੇ ਢੰਗ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਪ੍ਰੇਰਿਤ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ ਨੂੰ ਨਹੀਂ ਬਦਲਦੀਆਂ।
ਆਕਸੀਜਨ ਨੂੰ ਨਮੀ ਦੇ ਸਕਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਨੱਕ ਦੇ ਲੇਸਦਾਰ ਝਿੱਲੀ ਵਿੱਚ ਥੋੜ੍ਹੀ ਜਿਹੀ ਜਲਣ ਹੁੰਦੀ ਹੈ।
ਹਾਈ-ਫਲੋ ਗੈਸ ਮਾਸਕ ਵਿੱਚ ਸਾਹ ਰਾਹੀਂ ਛੱਡੀ ਗਈ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਦੇ ਖਾਤਮੇ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰ ਸਕਦੀ ਹੈ, ਅਤੇ ਮੂਲ ਰੂਪ ਵਿੱਚ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਦਾ ਵਾਰ-ਵਾਰ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਜਾਣਾ ਸੰਭਵ ਨਹੀਂ ਹੈ।
ਵੈਂਚੁਰੀ ਮਾਸਕ ਆਕਸੀਜਨ ਵਿਧੀ
ਵੈਂਚੁਰੀ ਮਾਸਕ ਜੈੱਟ ਮਿਕਸਿੰਗ ਸਿਧਾਂਤ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਆਕਸੀਜਨ ਨਾਲ ਹਵਾ ਨੂੰ ਮਿਲਾਉਂਦਾ ਹੈ। ਆਕਸੀਜਨ ਜਾਂ ਏਅਰ ਇਨਲੇਟ ਹੋਲ ਦੇ ਆਕਾਰ ਨੂੰ ਐਡਜਸਟ ਕਰਕੇ, ਲੋੜੀਂਦੇ Fio2 ਦੀ ਮਿਸ਼ਰਤ ਗੈਸ ਪੈਦਾ ਹੁੰਦੀ ਹੈ। ਵੈਂਚੁਰੀ ਮਾਸਕ ਦੇ ਹੇਠਲੇ ਹਿੱਸੇ ਵਿੱਚ ਵੱਖ-ਵੱਖ ਰੰਗਾਂ ਦੇ ਐਂਟਰੇਨਮੈਂਟ ਹੁੰਦੇ ਹਨ, ਜੋ ਵੱਖ-ਵੱਖ ਅਪਰਚਰ ਨੂੰ ਦਰਸਾਉਂਦੇ ਹਨ।
ਨੋਟ: ਵੈਂਚੁਰੀ ਮਾਸਕ ਨਿਰਮਾਤਾ ਦੁਆਰਾ ਰੰਗ-ਕੋਡ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਇਸ ਲਈ ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਦਰ ਨੂੰ ਨਿਰਧਾਰਤ ਕੀਤੇ ਅਨੁਸਾਰ ਸਹੀ ਢੰਗ ਨਾਲ ਸੈੱਟ ਕਰਨ ਲਈ ਵਿਸ਼ੇਸ਼ ਦੇਖਭਾਲ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਉੱਚ ਪ੍ਰਵਾਹ ਨੱਕ ਰਾਹੀਂ ਕੈਨੂਲਾ ਵਿਧੀ
40L/ਮਿੰਟ ਤੋਂ ਵੱਧ ਪ੍ਰਵਾਹ ਦਰ 'ਤੇ ਆਕਸੀਜਨ ਪ੍ਰਦਾਨ ਕਰੋ, ਪ੍ਰਵਾਹ ਦਰ ਸੀਮਾਵਾਂ ਦੇ ਕਾਰਨ ਆਮ ਨੱਕ ਦੇ ਕੈਨੂਲਾ ਅਤੇ ਮਾਸਕ ਦੁਆਰਾ ਹੋਣ ਵਾਲੇ ਨਾਕਾਫ਼ੀ ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਨੂੰ ਦੂਰ ਕਰਦੇ ਹੋਏ। ਮਰੀਜ਼ ਦੀ ਬੇਅਰਾਮੀ ਅਤੇ ਸਾਲ ਦੇ ਅੰਤ ਵਿੱਚ ਸੱਟਾਂ ਨੂੰ ਰੋਕਣ ਲਈ ਆਕਸੀਜਨ ਨੂੰ ਗਰਮ ਅਤੇ ਨਮੀ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਉੱਚ-ਪ੍ਰਵਾਹ ਨੱਕ ਦੇ ਕੈਨੂਲਾ ਦਰਮਿਆਨੀ ਸਕਾਰਾਤਮਕ ਅੰਤ-ਐਕਸਪਾਇਰੀ ਦਬਾਅ ਪੈਦਾ ਕਰਦਾ ਹੈ। ਇਹ ਐਟੇਲੈਕਟੇਸਿਸ ਤੋਂ ਰਾਹਤ ਦਿੰਦਾ ਹੈ ਅਤੇ ਕਾਰਜਸ਼ੀਲ ਬਕਾਇਆ ਸਮਰੱਥਾ ਨੂੰ ਵਧਾਉਂਦਾ ਹੈ, ਸਾਹ ਦੀ ਕੁਸ਼ਲਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਦਾ ਹੈ ਅਤੇ ਐਂਡੋਟ੍ਰੈਚਲ ਇਨਟਿਊਬੇਸ਼ਨ ਅਤੇ ਮਕੈਨੀਕਲ ਹਵਾਦਾਰੀ ਦੀ ਜ਼ਰੂਰਤ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ।
ਓਪਰੇਸ਼ਨ ਦੇ ਪੜਾਅ: ਪਹਿਲਾਂ, ਆਕਸੀਜਨ ਟਿਊਬ ਨੂੰ ਹਸਪਤਾਲ ਦੀ ਆਕਸੀਜਨ ਪਾਈਪਲਾਈਨ ਨਾਲ ਜੋੜੋ, ਏਅਰ ਟਿਊਬ ਨੂੰ ਹਸਪਤਾਲ ਦੀ ਏਅਰ ਪਾਈਪਲਾਈਨ ਨਾਲ ਜੋੜੋ, ਏਅਰ-ਆਕਸੀਜਨ ਮਿਕਸਰ 'ਤੇ ਲੋੜੀਂਦੀ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ ਸੈੱਟ ਕਰੋ, ਅਤੇ ਹਾਈ-ਫਲੋ ਨੱਕ ਨੂੰ ਬਦਲਣ ਲਈ ਫਲੋ ਮੀਟਰ 'ਤੇ ਪ੍ਰਵਾਹ ਦਰ ਨੂੰ ਐਡਜਸਟ ਕਰੋ। ਨੱਕ ਦੀ ਰੁਕਾਵਟ ਰਾਹੀਂ ਢੁਕਵੀਂ ਹਵਾ ਦੇ ਪ੍ਰਵਾਹ ਨੂੰ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਕੈਥੀਟਰ ਸਾਹ ਲੈਣ ਦੇ ਸਰਕਟ ਨਾਲ ਜੁੜਿਆ ਹੋਇਆ ਹੈ। ਮਰੀਜ਼ ਨੂੰ ਕੈਨੂਲੇਟ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਗੈਸ ਨੂੰ ਗਰਮ ਅਤੇ ਨਮੀ ਦੇਣ ਦਿਓ, ਨੱਕ ਦੇ ਪਲੱਗ ਨੂੰ ਨੱਕ ਵਿੱਚ ਰੱਖੋ ਅਤੇ ਕੈਨੂਲਾ ਨੂੰ ਸੁਰੱਖਿਅਤ ਕਰੋ (ਟਿੱਪ ਨੱਕ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਸੀਲ ਨਹੀਂ ਕਰਨਾ ਚਾਹੀਦਾ)
ਨੋਟ: ਮਰੀਜ਼ 'ਤੇ ਹਾਈ-ਫਲੋ ਨੱਕ ਦੀ ਕੈਨੂਲਾ ਦੀ ਵਰਤੋਂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ, ਇਸਨੂੰ ਨਿਰਮਾਤਾ ਦੀਆਂ ਹਦਾਇਤਾਂ ਅਨੁਸਾਰ ਜਾਂ ਕਿਸੇ ਪੇਸ਼ੇਵਰ ਦੀ ਅਗਵਾਈ ਹੇਠ ਸਥਾਪਤ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਆਕਸੀਜਨ ਸਾਹ ਲੈਂਦੇ ਸਮੇਂ ਨਮੀ ਦੀ ਵਰਤੋਂ ਕਿਉਂ ਕਰੀਏ?
ਮੈਡੀਕਲ ਆਕਸੀਜਨ ਸ਼ੁੱਧ ਆਕਸੀਜਨ ਹੈ। ਇਹ ਗੈਸ ਸੁੱਕੀ ਹੁੰਦੀ ਹੈ ਅਤੇ ਇਸ ਵਿੱਚ ਕੋਈ ਨਮੀ ਨਹੀਂ ਹੁੰਦੀ। ਸੁੱਕੀ ਆਕਸੀਜਨ ਮਰੀਜ਼ ਦੇ ਉੱਪਰਲੇ ਸਾਹ ਦੀ ਨਾਲੀ ਦੇ ਮਿਊਕੋਸਾ ਨੂੰ ਪਰੇਸ਼ਾਨ ਕਰੇਗੀ, ਮਰੀਜ਼ ਨੂੰ ਆਸਾਨੀ ਨਾਲ ਬੇਅਰਾਮੀ ਦਾ ਕਾਰਨ ਬਣੇਗੀ, ਅਤੇ ਇੱਥੋਂ ਤੱਕ ਕਿ ਮਿਊਕੋਸਾਲ ਨੂੰ ਨੁਕਸਾਨ ਵੀ ਪਹੁੰਚਾਏਗੀ। ਇਸ ਲਈ, ਅਜਿਹਾ ਹੋਣ ਤੋਂ ਬਚਣ ਲਈ, ਆਕਸੀਜਨ ਦਿੰਦੇ ਸਮੇਂ ਨਮੀ ਦੇਣ ਵਾਲੀ ਬੋਤਲ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।
ਨਮੀ ਦੇਣ ਵਾਲੀ ਬੋਤਲ ਵਿੱਚ ਕਿਹੜਾ ਪਾਣੀ ਮਿਲਾਉਣਾ ਚਾਹੀਦਾ ਹੈ?
ਨਮੀ ਦੇਣ ਵਾਲਾ ਤਰਲ ਸ਼ੁੱਧ ਪਾਣੀ ਜਾਂ ਟੀਕੇ ਲਈ ਪਾਣੀ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਇਸਨੂੰ ਠੰਡੇ ਉਬਲੇ ਹੋਏ ਪਾਣੀ ਜਾਂ ਡਿਸਟਿਲ ਕੀਤੇ ਪਾਣੀ ਨਾਲ ਭਰਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਕਿਹੜੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਲੰਬੇ ਸਮੇਂ ਲਈ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ?
ਵਰਤਮਾਨ ਵਿੱਚ, ਲੰਬੇ ਸਮੇਂ ਲਈ ਆਕਸੀਜਨ ਲੈਣ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਮੁੱਖ ਤੌਰ 'ਤੇ ਕਾਰਡੀਓਪਲਮੋਨਰੀ ਅਸਫਲਤਾ ਦੇ ਕਾਰਨ ਹੋਣ ਵਾਲੇ ਕ੍ਰੋਨਿਕ ਹਾਈਪੌਕਸਿਆ ਵਾਲੇ ਮਰੀਜ਼ ਸ਼ਾਮਲ ਹਨ, ਜਿਵੇਂ ਕਿ ਮਿਡ-ਟਰਮ ਅਤੇ ਟਰਮੀਨਲ ਸੀਓਪੀਡੀ ਵਾਲੇ ਮਰੀਜ਼, ਅੰਤਮ-ਪੜਾਅ ਦੇ ਇੰਟਰਸਟੀਸ਼ੀਅਲ ਪਲਮਨਰੀ ਫਾਈਬਰੋਸਿਸ ਅਤੇ ਕ੍ਰੋਨਿਕ ਖੱਬੇ ਵੈਂਟ੍ਰਿਕੂਲਰ ਅਸਫਲਤਾ। ਬਜ਼ੁਰਗ ਅਕਸਰ ਇਹਨਾਂ ਬਿਮਾਰੀਆਂ ਦੇ ਮੁੱਖ ਸ਼ਿਕਾਰ ਹੁੰਦੇ ਹਨ।
ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ ਵਰਗੀਕਰਨ
ਘੱਟ ਪ੍ਰਵਾਹ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ 25-29%, 1-2L/ਮਿੰਟ, ਹਾਈਪੌਕਸਿਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ, ਜਿਸਦੇ ਨਾਲ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਹੁੰਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਪੁਰਾਣੀ ਰੁਕਾਵਟ ਪਲਮਨਰੀ ਬਿਮਾਰੀ, ਟਾਈਪ II ਸਾਹ ਦੀ ਅਸਫਲਤਾ, ਕੋਰ ਪਲਮੋਨੇਲ, ਪਲਮਨਰੀ ਐਡੀਮਾ, ਪੋਸਟਓਪਰੇਟਿਵ ਮਰੀਜ਼, ਸਦਮਾ, ਕੋਮਾ ਜਾਂ ਦਿਮਾਗੀ ਬਿਮਾਰੀ ਵਾਲੇ ਮਰੀਜ਼, ਆਦਿ।
ਦਰਮਿਆਨੀ-ਪ੍ਰਵਾਹ ਵਾਲੀ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਖਿੱਚਣ ਦੀ ਗਾੜ੍ਹਾਪਣ 40-60%, 3-4L/ਮਿੰਟ, ਹਾਈਪੌਕਸਿਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ ਅਤੇ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਨਹੀਂ ਹੈ
ਹਾਈ-ਫਲੋ ਆਕਸੀਜਨ ਇਨਹੈਲੇਸ਼ਨ ਵਿੱਚ 60% ਤੋਂ ਵੱਧ ਅਤੇ 5L/ਮਿੰਟ ਤੋਂ ਵੱਧ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਖਿੱਚੀ ਗਈ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ ਹੁੰਦੀ ਹੈ।. ਇਹ ਗੰਭੀਰ ਹਾਈਪੌਕਸਿਆ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ ਢੁਕਵਾਂ ਹੈ ਪਰ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਨਹੀਂ। ਜਿਵੇਂ ਕਿ ਤੀਬਰ ਸਾਹ ਅਤੇ ਸੰਚਾਰ ਬੰਦ ਹੋਣਾ, ਸੱਜੇ-ਤੋਂ-ਖੱਬੇ ਸ਼ੰਟ ਦੇ ਨਾਲ ਜਮਾਂਦਰੂ ਦਿਲ ਦੀ ਬਿਮਾਰੀ, ਕਾਰਬਨ ਮੋਨੋਆਕਸਾਈਡ ਜ਼ਹਿਰ, ਆਦਿ।
ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਤੁਹਾਨੂੰ ਆਕਸੀਜਨ ਦੀ ਲੋੜ ਕਿਉਂ ਪੈਂਦੀ ਹੈ?
ਅਨੱਸਥੀਸੀਆ ਅਤੇ ਦਰਦ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਸਾਹ ਲੈਣ ਵਿੱਚ ਆਸਾਨੀ ਨਾਲ ਰੁਕਾਵਟ ਪੈਦਾ ਕਰ ਸਕਦੇ ਹਨ ਅਤੇ ਹਾਈਪੌਕਸਿਆ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੇ ਹਨ, ਇਸ ਲਈ ਮਰੀਜ਼ ਨੂੰ ਆਕਸੀਜਨ ਦੇਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਤਾਂ ਜੋ ਮਰੀਜ਼ ਦੇ ਖੂਨ ਦੇ ਆਕਸੀਜਨ ਦੇ ਅੰਸ਼ਕ ਦਬਾਅ ਅਤੇ ਸੰਤ੍ਰਿਪਤਾ ਨੂੰ ਵਧਾਇਆ ਜਾ ਸਕੇ, ਮਰੀਜ਼ ਦੇ ਜ਼ਖ਼ਮ ਭਰਨ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕੀਤਾ ਜਾ ਸਕੇ, ਅਤੇ ਦਿਮਾਗ ਅਤੇ ਮਾਇਓਕਾਰਡੀਅਲ ਸੈੱਲਾਂ ਨੂੰ ਨੁਕਸਾਨ ਤੋਂ ਬਚਾਇਆ ਜਾ ਸਕੇ। ਮਰੀਜ਼ ਦੇ ਆਪ੍ਰੇਟਿਵ ਦਰਦ ਤੋਂ ਰਾਹਤ ਪਾਉਣ ਲਈ।
ਫੇਫੜਿਆਂ ਦੇ ਪੁਰਾਣੇ ਮਰੀਜ਼ਾਂ ਲਈ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਦੌਰਾਨ ਘੱਟ-ਗਾੜ੍ਹਾਪਣ ਵਾਲੀ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਕਿਉਂ ਚੁਣੀਏ?
ਕਿਉਂਕਿ ਕ੍ਰੋਨਿਕ ਅਬਸਟਰਕਟਿਵ ਪਲਮਨਰੀ ਬਿਮਾਰੀ ਇੱਕ ਨਿਰੰਤਰ ਪਲਮਨਰੀ ਵੈਂਟੀਲੇਸ਼ਨ ਡਿਸਆਰਡਰ ਹੈ ਜੋ ਹਵਾ ਦੇ ਪ੍ਰਵਾਹ ਦੀ ਸੀਮਾ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਹਾਈਪੋਕਸੀਮੀਆ ਅਤੇ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਦੀਆਂ ਵੱਖ-ਵੱਖ ਡਿਗਰੀਆਂ ਹੁੰਦੀਆਂ ਹਨ। ਆਕਸੀਜਨ ਸਪਲਾਈ ਸਿਧਾਂਤ ਦੇ ਅਨੁਸਾਰ "ਮਰੀਜ਼ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਜਦੋਂ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਦਾ ਅੰਸ਼ਕ ਦਬਾਅ ਵਧਦਾ ਹੈ, ਤਾਂ ਘੱਟ-ਗਾੜ੍ਹਾ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਦਿੱਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ; ਜਦੋਂ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਦਾ ਅੰਸ਼ਕ ਦਬਾਅ ਆਮ ਜਾਂ ਘੱਟ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਉੱਚ-ਗਾੜ੍ਹਾ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ।"
ਦਿਮਾਗੀ ਸੱਟ ਵਾਲੇ ਮਰੀਜ਼ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਕਿਉਂ ਚੁਣਦੇ ਹਨ?
ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਦਿਮਾਗੀ ਸਦਮੇ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਦੇ ਇਲਾਜ ਪ੍ਰਭਾਵ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ, ਤੰਤੂ ਵਿਗਿਆਨਕ ਕਾਰਜਾਂ ਦੀ ਰਿਕਵਰੀ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰਨ, ਨਸਾਂ ਦੇ ਸੈੱਲਾਂ ਦੇ ਸੋਜ ਅਤੇ ਸੋਜਸ਼ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ, ਆਕਸੀਜਨ ਮੁਕਤ ਰੈਡੀਕਲ ਵਰਗੇ ਐਂਡੋਜੇਨਸ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥਾਂ ਦੁਆਰਾ ਨਸਾਂ ਦੇ ਸੈੱਲਾਂ ਨੂੰ ਹੋਣ ਵਾਲੇ ਨੁਕਸਾਨ ਨੂੰ ਘਟਾਉਣ, ਅਤੇ ਖਰਾਬ ਦਿਮਾਗੀ ਟਿਸ਼ੂ ਦੀ ਰਿਕਵਰੀ ਨੂੰ ਤੇਜ਼ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦੀ ਹੈ।
ਆਕਸੀਜਨ ਜ਼ਹਿਰ ਕਿਉਂ ਹੈ?
"ਜ਼ਹਿਰ" ਸਰੀਰ ਦੀਆਂ ਆਮ ਜ਼ਰੂਰਤਾਂ ਤੋਂ ਵੱਧ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲੈਣ ਕਾਰਨ ਹੁੰਦਾ ਹੈ
ਆਕਸੀਜਨ ਜ਼ਹਿਰ ਦੇ ਲੱਛਣ
ਆਕਸੀਜਨ ਜ਼ਹਿਰ ਆਮ ਤੌਰ 'ਤੇ ਫੇਫੜਿਆਂ 'ਤੇ ਇਸਦੇ ਪ੍ਰਭਾਵ ਵਿੱਚ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਪਲਮਨਰੀ ਐਡੀਮਾ, ਖੰਘ ਅਤੇ ਛਾਤੀ ਵਿੱਚ ਦਰਦ ਵਰਗੇ ਲੱਛਣ ਹੁੰਦੇ ਹਨ; ਦੂਜਾ, ਇਹ ਅੱਖਾਂ ਦੀ ਬੇਅਰਾਮੀ ਦੇ ਰੂਪ ਵਿੱਚ ਵੀ ਪ੍ਰਗਟ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਦ੍ਰਿਸ਼ਟੀ ਕਮਜ਼ੋਰੀ ਜਾਂ ਅੱਖਾਂ ਵਿੱਚ ਦਰਦ। ਗੰਭੀਰ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਇਹ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ ਨੂੰ ਪ੍ਰਭਾਵਤ ਕਰੇਗਾ ਅਤੇ ਤੰਤੂ ਵਿਗਿਆਨ ਸੰਬੰਧੀ ਵਿਕਾਰ ਪੈਦਾ ਕਰੇਗਾ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਜ਼ਿਆਦਾ ਆਕਸੀਜਨ ਸਾਹ ਲੈਣ ਨਾਲ ਤੁਹਾਡੇ ਸਾਹ ਲੈਣ ਵਿੱਚ ਵੀ ਰੁਕਾਵਟ ਆ ਸਕਦੀ ਹੈ, ਸਾਹ ਲੈਣ ਵਿੱਚ ਰੁਕਾਵਟ ਆ ਸਕਦੀ ਹੈ, ਅਤੇ ਜਾਨਲੇਵਾ ਵੀ ਹੋ ਸਕਦੀ ਹੈ।
ਆਕਸੀਜਨ ਜ਼ਹਿਰੀਲੇਪਣ ਦਾ ਇਲਾਜ
ਰੋਕਥਾਮ ਇਲਾਜ ਨਾਲੋਂ ਬਿਹਤਰ ਹੈ। ਲੰਬੇ ਸਮੇਂ ਦੀ, ਉੱਚ-ਗਾੜ੍ਹਾਪਣ ਵਾਲੀ ਆਕਸੀਜਨ ਥੈਰੇਪੀ ਤੋਂ ਬਚੋ। ਇੱਕ ਵਾਰ ਜਦੋਂ ਇਹ ਹੋ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਪਹਿਲਾਂ ਆਕਸੀਜਨ ਦੀ ਗਾੜ੍ਹਾਪਣ ਨੂੰ ਘਟਾਓ। ਵਿਸ਼ੇਸ਼ ਧਿਆਨ ਦੇਣ ਦੀ ਲੋੜ ਹੈ: ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਗੱਲ ਇਹ ਹੈ ਕਿ ਆਕਸੀਜਨ ਦੀ ਗਾੜ੍ਹਾਪਣ ਨੂੰ ਸਹੀ ਢੰਗ ਨਾਲ ਚੁਣਨਾ ਅਤੇ ਕੰਟਰੋਲ ਕਰਨਾ।
ਕੀ ਵਾਰ-ਵਾਰ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਲੈਣ ਨਾਲ ਨਿਰਭਰਤਾ ਵਧੇਗੀ?
ਨਹੀਂ, ਮਨੁੱਖੀ ਸਰੀਰ ਦੇ ਹਰ ਸਮੇਂ ਕੰਮ ਕਰਨ ਲਈ ਆਕਸੀਜਨ ਜ਼ਰੂਰੀ ਹੈ। ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲੈਣ ਦਾ ਉਦੇਸ਼ ਸਰੀਰ ਦੀ ਆਕਸੀਜਨ ਸਪਲਾਈ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣਾ ਹੈ। ਜੇਕਰ ਹਾਈਪੌਕਸਿਕ ਸਥਿਤੀ ਵਿੱਚ ਸੁਧਾਰ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਸੀਂ ਆਕਸੀਜਨ ਨੂੰ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲੈਣਾ ਬੰਦ ਕਰ ਸਕਦੇ ਹੋ ਅਤੇ ਕੋਈ ਨਿਰਭਰਤਾ ਨਹੀਂ ਰਹੇਗੀ।
ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲਿਜਾਣ ਨਾਲ ਐਟੇਲੈਕਟੇਸਿਸ ਕਿਉਂ ਹੁੰਦਾ ਹੈ?
ਜਦੋਂ ਕੋਈ ਮਰੀਜ਼ ਉੱਚ-ਗਾੜ੍ਹਾਪਣ ਵਾਲੀ ਆਕਸੀਜਨ ਸਾਹ ਲੈਂਦਾ ਹੈ, ਤਾਂ ਐਲਵੀਓਲੀ ਵਿੱਚ ਵੱਡੀ ਮਾਤਰਾ ਵਿੱਚ ਨਾਈਟ੍ਰੋਜਨ ਬਦਲ ਜਾਂਦਾ ਹੈ। ਇੱਕ ਵਾਰ ਜਦੋਂ ਬ੍ਰੌਨਕਸੀਅਲ ਰੁਕਾਵਟ ਆਉਂਦੀ ਹੈ, ਤਾਂ ਐਲਵੀਓਲੀ ਵਿੱਚ ਆਕਸੀਜਨ ਜਿਸ ਨਾਲ ਇਹ ਸੰਬੰਧਿਤ ਹੈ, ਪਲਮਨਰੀ ਸਰਕੂਲੇਸ਼ਨ ਖੂਨ ਦੁਆਰਾ ਤੇਜ਼ੀ ਨਾਲ ਲੀਨ ਹੋ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਨਾਲ ਸਾਹ ਰਾਹੀਂ ਐਟੇਲੈਕਟੇਸਿਸ ਹੁੰਦਾ ਹੈ। ਇਹ ਚਿੜਚਿੜੇਪਨ, ਸਾਹ ਲੈਣ ਅਤੇ ਦਿਲ ਦੀ ਧੜਕਣ ਦੁਆਰਾ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ। ਤੇਜ਼ ਕਰੋ, ਬਲੱਡ ਪ੍ਰੈਸ਼ਰ ਵਧਦਾ ਹੈ, ਅਤੇ ਫਿਰ ਤੁਹਾਨੂੰ ਸਾਹ ਲੈਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਅਤੇ ਕੋਮਾ ਹੋ ਸਕਦਾ ਹੈ।
ਰੋਕਥਾਮ ਉਪਾਅ: ਸਾਹ ਨਾਲੀ ਨੂੰ ਰੋਕਣ ਤੋਂ ਰੋਕਣ ਲਈ ਡੂੰਘੇ ਸਾਹ ਲਓ।
ਕੀ ਆਕਸੀਜਨ ਸਾਹ ਰਾਹੀਂ ਅੰਦਰ ਲਿਜਾਣ ਤੋਂ ਬਾਅਦ ਰੈਟ੍ਰੋਲੈਂਟਲ ਫਾਈਬਰਸ ਟਿਸ਼ੂ ਫੈਲਣਗੇ?
ਇਹ ਮਾੜਾ ਪ੍ਰਭਾਵ ਸਿਰਫ਼ ਨਵਜੰਮੇ ਬੱਚਿਆਂ ਵਿੱਚ ਦੇਖਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਸਮੇਂ ਤੋਂ ਪਹਿਲਾਂ ਜਨਮੇ ਬੱਚਿਆਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦਾ ਹੈ। ਇਹ ਮੁੱਖ ਤੌਰ 'ਤੇ ਰੈਟਿਨਾ ਵੈਸੋਕੰਸਟ੍ਰਕਸ਼ਨ, ਰੈਟਿਨਾ ਫਾਈਬਰੋਸਿਸ ਦੇ ਕਾਰਨ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਅੰਤ ਵਿੱਚ ਅਟੱਲ ਅੰਨ੍ਹੇਪਣ ਵੱਲ ਲੈ ਜਾਂਦਾ ਹੈ।
ਰੋਕਥਾਮ ਉਪਾਅ: ਜਦੋਂ ਨਵਜੰਮੇ ਬੱਚੇ ਆਕਸੀਜਨ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹਨ, ਤਾਂ ਆਕਸੀਜਨ ਦੀ ਗਾੜ੍ਹਾਪਣ ਅਤੇ ਆਕਸੀਜਨ ਸਾਹ ਲੈਣ ਦੇ ਸਮੇਂ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕੀਤਾ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ।
ਸਾਹ ਦੀ ਉਦਾਸੀ ਕੀ ਹੈ?
ਇਹ ਟਾਈਪ II ਸਾਹ ਦੀ ਅਸਫਲਤਾ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਆਮ ਹੈ। ਕਿਉਂਕਿ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਦਾ ਅੰਸ਼ਕ ਦਬਾਅ ਲੰਬੇ ਸਮੇਂ ਤੋਂ ਉੱਚ ਪੱਧਰ 'ਤੇ ਰਿਹਾ ਹੈ, ਇਸ ਲਈ ਸਾਹ ਕੇਂਦਰ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਪ੍ਰਤੀ ਆਪਣੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਗੁਆ ਚੁੱਕਾ ਹੈ। ਇਹ ਇੱਕ ਅਜਿਹੀ ਸਥਿਤੀ ਹੈ ਜਿੱਥੇ ਸਾਹ ਲੈਣ ਦਾ ਨਿਯਮ ਮੁੱਖ ਤੌਰ 'ਤੇ ਹਾਈਪੌਕਸਿਆ ਦੁਆਰਾ ਪੈਰੀਫਿਰਲ ਕੀਮੋਰੇਸੈਪਟਰਾਂ ਦੇ ਉਤੇਜਨਾ ਦੁਆਰਾ ਬਣਾਈ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ। ਜੇਕਰ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਮਰੀਜ਼ਾਂ ਨੂੰ ਸਾਹ ਲੈਣ ਲਈ ਉੱਚ-ਗਾੜ੍ਹਾਪਣ ਵਾਲੀ ਆਕਸੀਜਨ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਸਾਹ ਲੈਣ 'ਤੇ ਹਾਈਪੌਕਸਿਆ ਦੇ ਉਤੇਜਕ ਪ੍ਰਭਾਵ ਤੋਂ ਰਾਹਤ ਮਿਲੇਗੀ, ਜੋ ਸਾਹ ਕੇਂਦਰ ਦੇ ਡਿਪਰੈਸ਼ਨ ਨੂੰ ਵਧਾ ਦੇਵੇਗਾ ਅਤੇ ਸਾਹ ਲੈਣ ਵਿੱਚ ਵੀ ਰੁਕਾਵਟ ਪੈਦਾ ਕਰੇਗਾ।
ਰੋਕਥਾਮ ਉਪਾਅ: II ਸਾਹ ਦੀ ਅਸਫਲਤਾ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਆਮ ਸਾਹ ਲੈਣ ਨੂੰ ਬਣਾਈ ਰੱਖਣ ਲਈ ਘੱਟ-ਗਾੜ੍ਹਾਪਣ, ਘੱਟ-ਪ੍ਰਵਾਹ ਨਿਰੰਤਰ ਆਕਸੀਜਨ (ਆਕਸੀਜਨ ਪ੍ਰਵਾਹ 1-2L/ਮਿੰਟ) ਦਿਓ।
ਗੰਭੀਰ ਰੂਪ ਵਿੱਚ ਬਿਮਾਰ ਮਰੀਜ਼ਾਂ ਨੂੰ ਹਾਈ-ਫਲੋ ਆਕਸੀਜਨ ਇਨਹੇਲੇਸ਼ਨ ਦੌਰਾਨ ਬ੍ਰੇਕ ਲੈਣ ਦੀ ਲੋੜ ਕਿਉਂ ਹੁੰਦੀ ਹੈ?
ਗੰਭੀਰ ਸਥਿਤੀ ਅਤੇ ਤੀਬਰ ਹਾਈਪੌਕਸਿਆ ਵਾਲੇ ਲੋਕਾਂ ਲਈ, ਉੱਚ-ਪ੍ਰਵਾਹ ਵਾਲੀ ਆਕਸੀਜਨ 4-6L/ਮਿੰਟ ਦੀ ਦਰ ਨਾਲ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਇਹ ਆਕਸੀਜਨ ਗਾੜ੍ਹਾਪਣ 37-45% ਤੱਕ ਪਹੁੰਚ ਸਕਦਾ ਹੈ, ਪਰ ਸਮਾਂ 15-30 ਮਿੰਟਾਂ ਤੋਂ ਵੱਧ ਨਹੀਂ ਹੋਣਾ ਚਾਹੀਦਾ। ਜੇ ਜ਼ਰੂਰੀ ਹੋਵੇ, ਤਾਂ ਇਸਨੂੰ ਹਰ 15-30 ਮਿੰਟਾਂ ਵਿੱਚ ਦੁਬਾਰਾ ਵਰਤੋ।
ਕਿਉਂਕਿ ਇਸ ਕਿਸਮ ਦੇ ਮਰੀਜ਼ ਦਾ ਸਾਹ ਕੇਂਦਰ ਸਰੀਰ ਵਿੱਚ ਕਾਰਬਨ ਡਾਈਆਕਸਾਈਡ ਧਾਰਨ ਦੀ ਉਤੇਜਨਾ ਪ੍ਰਤੀ ਘੱਟ ਸੰਵੇਦਨਸ਼ੀਲ ਹੁੰਦਾ ਹੈ, ਇਹ ਮੁੱਖ ਤੌਰ 'ਤੇ ਐਓਰਟਿਕ ਬਾਡੀ ਅਤੇ ਕੈਰੋਟਿਡ ਸਾਈਨਸ ਦੇ ਕੀਮੋਰੇਸੈਪਟਰਾਂ ਨੂੰ ਉਤੇਜਿਤ ਕਰਨ ਲਈ ਹਾਈਪੌਕਸਿਕ ਆਕਸੀਜਨ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ ਤਾਂ ਜੋ ਰਿਫਲੈਕਸ ਦੁਆਰਾ ਸਾਹ ਨੂੰ ਬਣਾਈ ਰੱਖਿਆ ਜਾ ਸਕੇ। ਜੇਕਰ ਮਰੀਜ਼ ਨੂੰ ਉੱਚ-ਪ੍ਰਵਾਹ ਆਕਸੀਜਨ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਹਾਈਪੌਕਸਿਕ ਸਥਿਤੀ ਜਾਰੀ ਹੋਣ 'ਤੇ, ਐਓਰਟਿਕ ਬਾਡੀ ਅਤੇ ਕੈਰੋਟਿਡ ਸਾਈਨਸ ਦੁਆਰਾ ਸਾਹ ਲੈਣ ਦੀ ਪ੍ਰਤੀਬਿੰਬ ਉਤੇਜਨਾ ਕਮਜ਼ੋਰ ਜਾਂ ਅਲੋਪ ਹੋ ਜਾਂਦੀ ਹੈ, ਜੋ ਐਪਨੀਆ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ ਅਤੇ ਜੀਵਨ ਨੂੰ ਖ਼ਤਰੇ ਵਿੱਚ ਪਾ ਸਕਦੀ ਹੈ।
ਪੋਸਟ ਸਮਾਂ: ਅਕਤੂਬਰ-23-2024


